Electrophysiologie
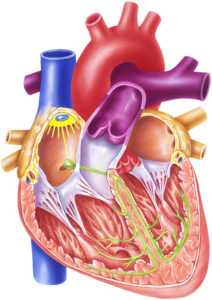
Electricité du cœur
Le cœur est une pompe qui assure la circulation dans tout le corps ce qui permet à toutes les cellules de recevoir l’oxygène et les nutriments nécessaires. Le cœur n’est pas un muscle comme les autres. En effet il travaille tout seul de jour comme de nuit parce qu’il possède sa propre centrale électrique qui produit des décharges électriques et ce sont ces décharges électriques qui vont provoquer les contractions du muscle cardiaque et donc les battements du cœur. L’électrocardiogramme (ECG) est un appareil qui permet d’enregistrer les contractions cardiaques. Le rythme cardiaque normal est appelé rythme sinusal. La fréquence cardiaque normale au repos varie de 60 à 80 battements par minute. On parle de bradycardie si la fréquence est inférieure à 60 battements par minute et de tachycardie si la fréquence est supérieure à 80 battements par minute. Cette fréquence varie en fonction de l’activité et de l’émotion. En effet le cœur s’accélère à l’effort, avec les émotions (peur, stress) et avec de la fièvre. Il se ralentit pendant le sommeil.
La fibrillation auriculaire (FA)
C’est une des arythmies cardiaques la plus fréquente. On note 1 cas sur 100 avant 50 ans et 1 cas sur 10 après 75 ans. La FA peut être primaire, c’est à dire apparaître sur un cœur sain ou secondaire à une pathologie valvulaire préexistante, à de l’hypertension ou un infarctus du myocarde. Elle peut être favorisée par certains médicaments ou la consommation d’alcool également.
Le diagnostic se fait par l’ECG et/ou un holter.
La FA peut être asymptomatique mais quand elle se manifeste cliniquement on peut voir apparaître des palpitations, des vertiges, une fatigabilité accrue surtout à l’effort et/ou une dyspnée.
Non-traitée la FA peut se compliquer d’une insuffisance cardiaque ou d’un accident vasculaire cérébral (AVC).
- Médicamenteux : Les anticoagulants (Sintrom, Marcoumar)
- Un choc électrique externe.
- La pose d’un pace-maker
- Une ablation en salle de cathétérisme qui permet d’interrompre les faisceaux accessoires responsables de la FA.
- Un Maze, il s’agit de l’ablation à cœur ouvert, il est généralement pratiqué quand une chirurgie cardiaque est nécessaire, à savoir une pathologie valvulaire.
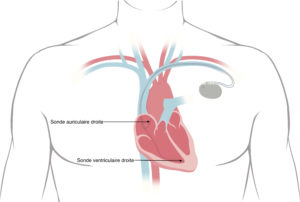
Les stimulateurs cardiaques ou Pace Maker
Le circuit électrique du cœur permet la contraction des oreillettes et des ventricules après un court décalage. Ce circuit peut présenter des troubles de fonctionnement qui peuvent être passagers ou permanents.
Le nœud sinusal situé dans l’oreillette droite produit des impulsions qui se propagent par des conduites électriques aux oreillettes puis, après avoir franchi le nœud atrio-ventriculaire, au ventricule.
Indications
- Bradycardie.
- Pauses.
- Troubles de la condition que l’on peut appeler BAV.
- FA lente.
Il existe trois types de stimulateurs cardiaques :
- Le monochambre, où est connectée une seule électrode qui est localisée dans le ventricule droit.
- Le double-chambre, où l’on individualise deux électrodes, une dans l’oreillette droite et une dans le ventricule droit.
- Le triple chambre, où l’on a les deux électrodes (oreillette droite et ventricule droit) et une électrode dans le sinus coronaire. Il est essentiellement utilisé pour les patients qui souffrent d’une insuffisance cardiaque avancée, il s’agit d’une thérapie de resynchronisation cardiaque.
L’intervention
Elle se réalise sous anesthésie locale avec une légère sédation si nécessaire, c’est à dire des médicaments qui permettent d’apaiser et de décontracter le patient. Une petite incision est faite sous la clavicule, la ou les électrodes encore appelées sondes sont introduites dans le cœur à travers la veine sous-clavière et la ou les sondes sont connectées ensuite au boitier du pace maker.
Suivi postopératoire
Il se fait par votre chirurgien pour contrôler la cicatrice. Et par votre cardiologue un mois après la pose du pace maker puis une fois par an.
La pile a une durée de vie d’environ 10 ans en fonction de la fréquence de son utilisation.
Recommandations et pace maker
Un passeport du pace maker (de la taille d’une pièce d’identité) est délivré après l’intervention et doit être toujours avec le patient dans son portefeuille. Ce dernier contient toutes les indications nécessaires en cas d’urgence et les réglages du pace maker.
Situations nécessitant certaines précautions :
- IRM (imagerie par résonance magnétique) surtout si le pace maker n’est pas IRM-compatible, l’examen est une contre-indication. Il faut toujours en référer à son médecin.
- L’usage d’un bistouri électrique mono-polaire lors d’une intervention chirurgicale est déconseillé. Il faut programmer le pace maker dans des conditions particulières.
- En cas de choc électrique externe.
- La radiothérapie.
- Les plaques à induction dans les cuisines mais le champ magnétique diminue avec une certaine distance à moins de ne se pencher directement sur la plaque.
Défibrillateur implantable
Indications
- Fibrillation ventriculaire.
- Arrêt cardiaque.
- Tachycardie ventriculaire après un infarctus.
- Insuffisance cardiaque avancée.
- En cas de prévention d’une arythmie mortelle (syndrome de Brugada…)
L’intervention
Elle est réalisée au bloc opératoire souvent sous anesthésie générale. L’incision est faite sous la clavicule. L’électrode ou la sonde est introduite dans le ventricule droit à travers la veine sous-clavière. Le bon positionnement de la sonde est vérifié par radioscopie. La sonde est testée pour garantir qu’elle enregistre de façon satisfaisante les informations du ventricule. Une ou deux autres sondes complémentaires sont ensuite mises en place en cas de nécessité. La ou les sondes sont connectées au boitier du défibrillateur.
Suivi postopératoire
Le suivi de la plaie opératoire se fait par votre chirurgien.
Le contrôle du défibrillateur se fait par votre rythmologue 15 jours après la pose du défibrillateur puis à 6 mois et ensuite une fois par an.
Défibrillateur et environnement
La majorité des appareils que vous utilisez ou que vous manipulez n’influence pas le bon fonctionnement de votre défibrillateur. En effet l’appareil est protégé contre les interférences électromagnétiques d’un grand nombre d’appareils électroménagers, à condition de ne pas tenter de les réparer s’ils devaient tomber en panne. Le téléphone portable ne doit jamais être mis dans la poche intérieure de la veste ou de la chemise du côté du défibrillateur. Une distance d’au moins 70 cm est à maintenir avec la tondeuse à gazon, une perceuse, une scie circulaire, des aimants puissants, une bobine automobile, les portiques de sécurité à la sortie des magasins (il faut passer très vite ces portiques) ou dans les aéroports. Certaines situations peuvent comporter des risques et pourraient influencer le comportement du défibrillateur surtout en ce qui concerne l’environnement médical à savoir l’IRM (actuellement les sondes et les boitiers sont de plus en plus IRM-compatibles mais il faut avertir le radiologue avant tout examen), bistouri électrique (si vous devez subir une intervention chirurgicale, il faut informer votre chirurgien que vous êtes porteur d’un défibrillateur), les chocs électriques externes et la radiothérapie.
Le message important à passer est qu’il faut signaler à tout médecin qui s’occupera de vous que vous êtes porteur d’un défibrillateur.